Es una infección que se adquiere dentro del hospital y que no estaba presente o incubando al momento del ingreso.
Es una infección que se adquiere dentro del hospital y que no estaba presente o incubando al momento del ingreso.
El termino nosocomial deriva de los vocablos griegos nosos (enfermedad) y Komeion (cuidar) o Nosokomein (Hospital).
La infección adquirida dentro de un recinto hospitalario abarca al menos 2,500 años de historia médica. Las primeras instituciones dedicadas al cuidado de los enfermos se originan alrededor de 500 años antes de Cristo en la mayoría de civilizaciones conocidas, principalmente en la India, Egipto y Grecia. En esos primeros centros, las condiciones higiénicas giraban en torno a conceptos religiosos de pureza ritual. El primer escrito que contiene consejos sobre cómo construir un hospital es el texto sánscrito Charaka-Semhita, del siglo IV antes de la era cristiana.
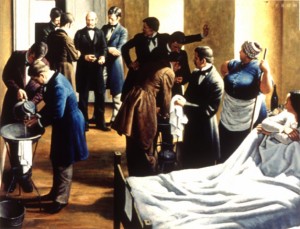 El estudio científico de las infecciones hospitalarias cruzadas o nosocomiales tiene su origen en la primera mitad del siglo XVIII principalmente por médicos escoceses. En 1740 Sir John Pringle realizó las primeras observaciones importantes acerca de la infección nosocomial y dedujo que ésta era la consecuencia principal y más grave de la masificación hospitalaria, introdujo el término “antiséptico”
El estudio científico de las infecciones hospitalarias cruzadas o nosocomiales tiene su origen en la primera mitad del siglo XVIII principalmente por médicos escoceses. En 1740 Sir John Pringle realizó las primeras observaciones importantes acerca de la infección nosocomial y dedujo que ésta era la consecuencia principal y más grave de la masificación hospitalaria, introdujo el término “antiséptico”
El estudio clásico de Semmelweis de fiebre puerperal en un Hospital de Viena a mediados del siglo XIX, Semmelweis notó que los recién nacidos y sus madres en la primera división del Hospital (lugar donde llegaban los estudiantes de medicina procedentes de la sala de autopsia y atendían a las madres en trabajo de parto) tenían mayor porcentaje de infecciones que los pacientes de la segunda división (lugar donde las madres eran atendidas por parteras).
En la era de Semmelweis el estreptococo beta hemolítico del grupo A era el causante de la mayoría de las infecciones nosocomiales. Durante los próximos 50 a 60 años los cocos Gram positivos como estreptococos y S. aureus fueron los causante de la mayoría de las infecciones nosocomiales.
Fue hasta principios del siglo XX cuando se empezaron a implementar diferentes intervenciones para disminuir las infecciones nosocomiales.
El control de infecciones nosocomiales quedo formalmente establecido en los Estados Unidos en la década de los 1950´s durante el brote de infección por Staphylococcus aureus en neonatos hospitalizados.
En los años 1970´s los bacilos Gram negativos, principalmente Pseudomonas aeruginosa y enterobacterias se volvieron sinónimos de infecciones nosocomiales.
A finales de 1980´s los antibióticos efectivos contra bacilos Gram negativos dieron un breve respiro. Durante este tiempo emergieron los S. aureus meticilino resistentes, enterococos resistentes a vancomicina.
En los 1990´s los tres principales cocos Gram positivos S. epidermidis, S. aureus y Enterococcus sp. ocasionaron el 34% de las infecciones nosocomiales en E.E.U.U. y los 4 bacilos Gram negativos E. coli, P. aeruginosa, K. pneumoniae y Enterobacter sp. el 30% de las infecciones nosocomiales.
En hospitales pediátricos al igual que en adultos las unidades de cuidados intensivos tiene las tasas mas altas de infecciones nosocomiales. Los recién nacidos son el grupo de edad mas afectado.
Patógenos:
Se han reportado una gran variedad de microorganismos como causantes de infecciones nosocomiales, entre los mas frecuentes S. aureus, S. epidermidis, bacilos Gram negativos, enterococos y Candida sp. sin embargo depende de las características especiales del paciente, dispositivos invasivos, procedimientos y tratamientos.